Endlich wieder unbeschwert leben – danach sehnen sich viele Long- und Post-COVID-Betroffene (Agenturfoto. Mit Modellen gestellt)
Was genau sind Long-COVID und Post-COVID?
Während bei den meisten Betroffenen wenige Wochen nach einer Ansteckung von einer vollständigen Genesung gesprochen werden kann, leidet ein Teil sehr viel länger unter den Symptomen – oder entwickelt sie sogar erst nach einer gewissen Zeit. Die Frage nach der Ursache ist nach aktuellem Forschungsstand noch schwierig zu beantworten. In einer Studie aus Großbritannien unter rund 20.000 Patient:innen wurden bei 13,7 % selbst 12 Wochen nach der Infektion noch Symptome festgestellt.1
Grundlegend gilt: Laut aktuellen Leitlinien geht man bei Symptomen bis 28 Tage nach der Ansteckung von einer akuten Infektion aus. Eine fortwährende symptomatische COVID-19-Infektion liegt demnach vor, wenn die Symptome bis zu 12 Wochen bestehen, aber gleich bleiben. Von Post-COVID spricht man erst, wenn auch nach 12 und mehr Wochen noch Symptome bestehen, die sich nicht durch andere Ursachen erklären lassen. Der Begriff Long-COVID wird dagegen benutzt, wenn die Beschwerden länger als vier Wochen nach der Infektion bestehen oder sogar neue Symptome hinzukommen.2

So unterscheidet man die akute und fortwährende Infektion, Long-COVID und Post-COVID, voneinander (Quelle: Überblick über COVID-19 Nomenklatur (in Anlehnung an NICE 2020 [199]))
Welche Symptome treten bei Long-COVID und Post-COVID auf?
Generell können Long- und Post-COVID sich durch eine Vielzahl an Symptomen äußern, die sich nicht nur auf die Lunge, sondern den Allgemeinzustand der Betroffenen massiv auswirken.
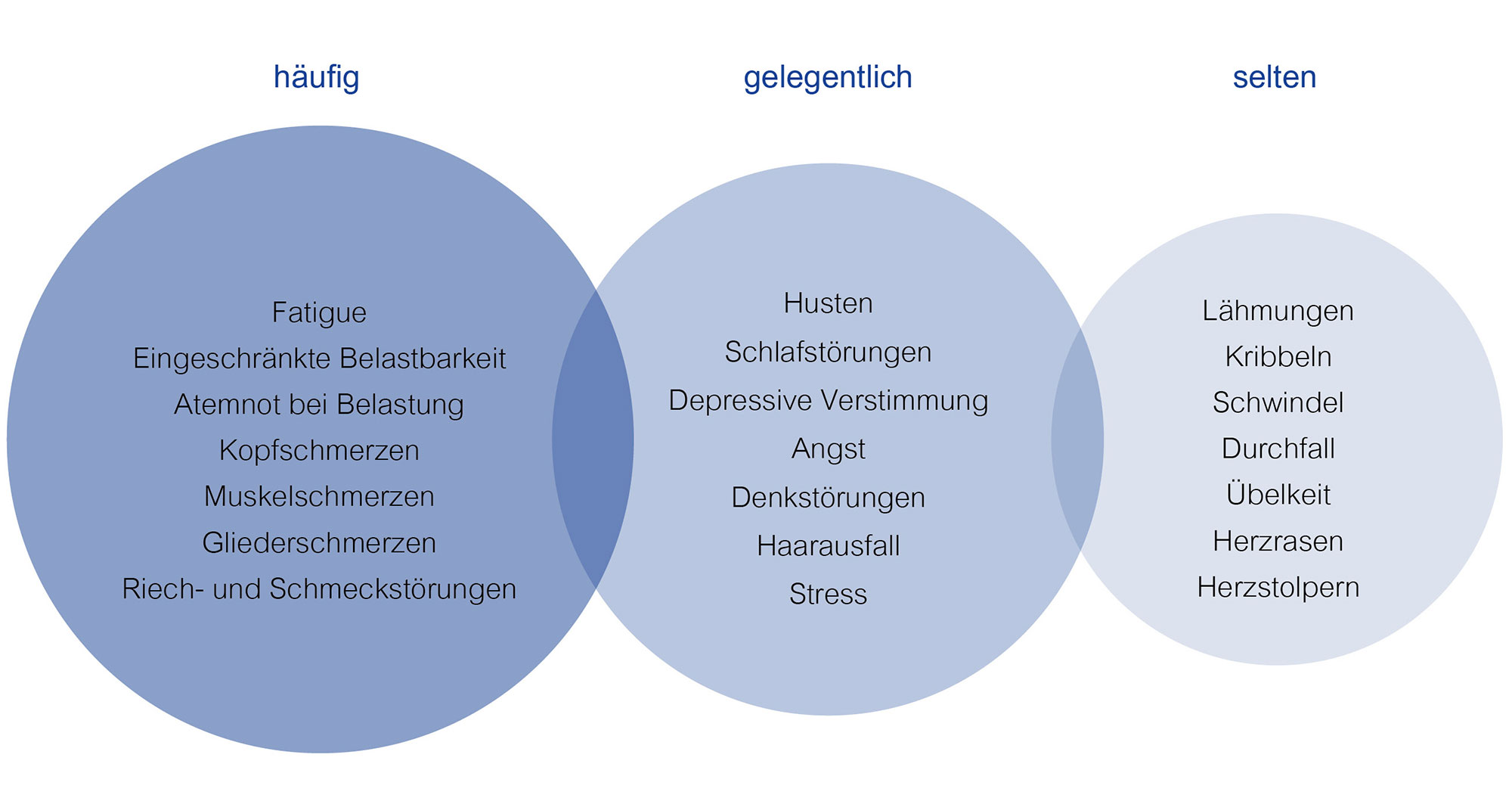
Diese Symptome werden mit Long- beziehungsweise Post-COVID assoziiert. (Quelle: Überblick über COVID-19 Nomenklatur (in Anlehnung an NICE 2020 [199]))
Mit Long- und Post-COVID assoziierte Symptome sind zahlreich.
- An vorderster Front steht hier Fatigue – die chronische Erschöpfung. Sie tritt häufig nach einer kräftezehrenden Erkrankung oder Behandlung auf, beispielsweise bei der Diagnose Krebs. Die genauen Ursachen sind unbekannt, was auch die Therapie erschwert. Klassische körperliche und psychische Symptome sind eine vorzeitige Ermüdung, auch bei kleineren Belastungen im Alltag wie Hausarbeit oder Einkaufen. Entsprechend motivations- und interesselos fühlen sich Betroffene – und selbst nach Ruhepausen tritt die Erholung kaum oder verzögert auf. In einigen Fällen können auch Konzentrationsschwächen, Sprachschwierigkeiten und Vergesslichkeit auftreten.3
- Zu den am häufigsten genannten anderen Beschwerden gehören unter anderem Atembeschwerden, Kurzatmigkeit sowie Geruchs- und Geschmacksstörungen. Selbst nach offizieller Genesung kann die Infektion mit anhaltenden Schädigungen der Lunge, Kurzatmigkeit und einer reduzierten Sauerstoffversorgung einhergehen. Entsprechend haben viele Patient:innen mit Atemnot (Dyspnoe) unter Belastung zu kämpfen.
- Eher selten beobachtet wurden dagegen Symptome wie Schwindel, Übelkeit, Durchfall, Appetitverlust, Ohrenschmerzen und weitere.
- Über die Fatigue hinaus gibt es weitere psychische Symptome, die durch Long- und Post-COVID ausgelöst bzw. verstärkt werden können: Betroffene weisen oft Anzeichen von gesteigerter Ängstlichkeit oder sogar Depressionen auf.
- Auch Muskelschwächen und -schmerzen traten in einigen Fällen auf.
Einige Langzeitfolgen treten gehäuft nach der akuten Krankheitsphase auf:
- Eine Verschlechterung der Lungenfunktion
- Weitere Komplikation an anderen Organen, beispielsweise Herzmuskelentzündungen
- Nieren- und Stoffwechselerkrankungen wie Diabetes mellitus, umgangssprachlich auch als Zuckerkrankheit bezeichnet
- Thromboembolien – die Verstopfung eines Gefäßes durch ein Blutgerinnsel 4
Wie therapiert man Long-COVID und Post-COVID?
Die Liste der möglichen Symptome, die mit Long- und Post-COVID einhergehen, ist lang. Auch hinsichtlich der betroffenen Organe ist das Krankheitsbild durch Vielfältigkeit geprägt: Von der Lunge über das Herz bis hin zum Gehirn – Long- und Post-COVID kann sich auf mehrere Teile des Körpers gleichzeitig auswirken. Dementsprechend flexibel muss die Behandlung ausgestaltet sein – und der sich möglicherweise verändernden Symptomatik angepasst werden.
Für das zentrale Symptom Fatigue, von dem sowohl Körper als auch Psyche in hohem Ausmaß betroffen sind, gilt eine Kombination aus leichtem Ausdauer- und Krafttraining als aktueller Therapieansatz. Eine Überlastung ist in jedem Fall zu vermeiden. Daher sollte die Therapie immer in Rücksprache mit einem Arzt erfolgen. Umfang und Intensität sollte nur langsam gesteigert werden. Geduld und Zeit sind Voraussetzung für die Therapie. Laut Studien werden die grundsätzlichen Beschwerden nach 3-6 Monaten allmählich besser, vor allem was die Atemnot betrifft.
Neben dem physischen Kraft- und Ausdauertraining gibt es auch atembasierte Trainings- und Therapiegeräte, die auf die Kraft und Ausdauer der Atemmuskulatur abzielen. Oft ist hier allerdings das Training sehr anstrengend. Bei der Verbindung des Atemtrainings- und der Atemtherapie mit Oszillationen werden hingegen meditative Töne bei der Ein- und Ausatmung erzeugt. Diese geben Feedback zur Anwendung und wirken beruhigend sowie stresslindernd.
Wie kann man die Lunge bei COVID und später bei Long- und Post-COVID behandeln?
Schon während der Akutphase einer Corona-Erkrankung fühlen sich die Betroffenen oft plötzlich abgeschlagen und müde. Schnell setzen auch hohes Fieber und ein trockener Husten ein. Grund sind die Viren. Durch ihre schnelle Vermehrung werden zuerst die Atmungsorgane beeinträchtigt, denn in der Regel gelangen die Viren über unsere Atmung in den Körper. Gerade bei der Omikron-Variante treten aber auch Infekte der oberen Atemwege (Nasopharyngeale Infekte) gehäuft auf. Die Verlegung der Atemwege mit Schleim und der daraus resultierende Druckkopfschmerz wird unter dieser Variante oft als fast unerträglich geschildert. Selbst Medikamente gegen Kopfschmerzen können kaum Abhilfe schaffen. Eine Möglichkeit der Behandlung sind auch hier oszillierende Atemtherapiegeräte, allerdings für die oberen Atemwege wie das RC-Cornet PLUS® NASAL. Sie befreien vom festsitzenden Schleim. Der Druckkopfschmerz lässt nach. Zudem können diese die Atemwege per Inhalation befeuchten und so die Genesung unterstützen.
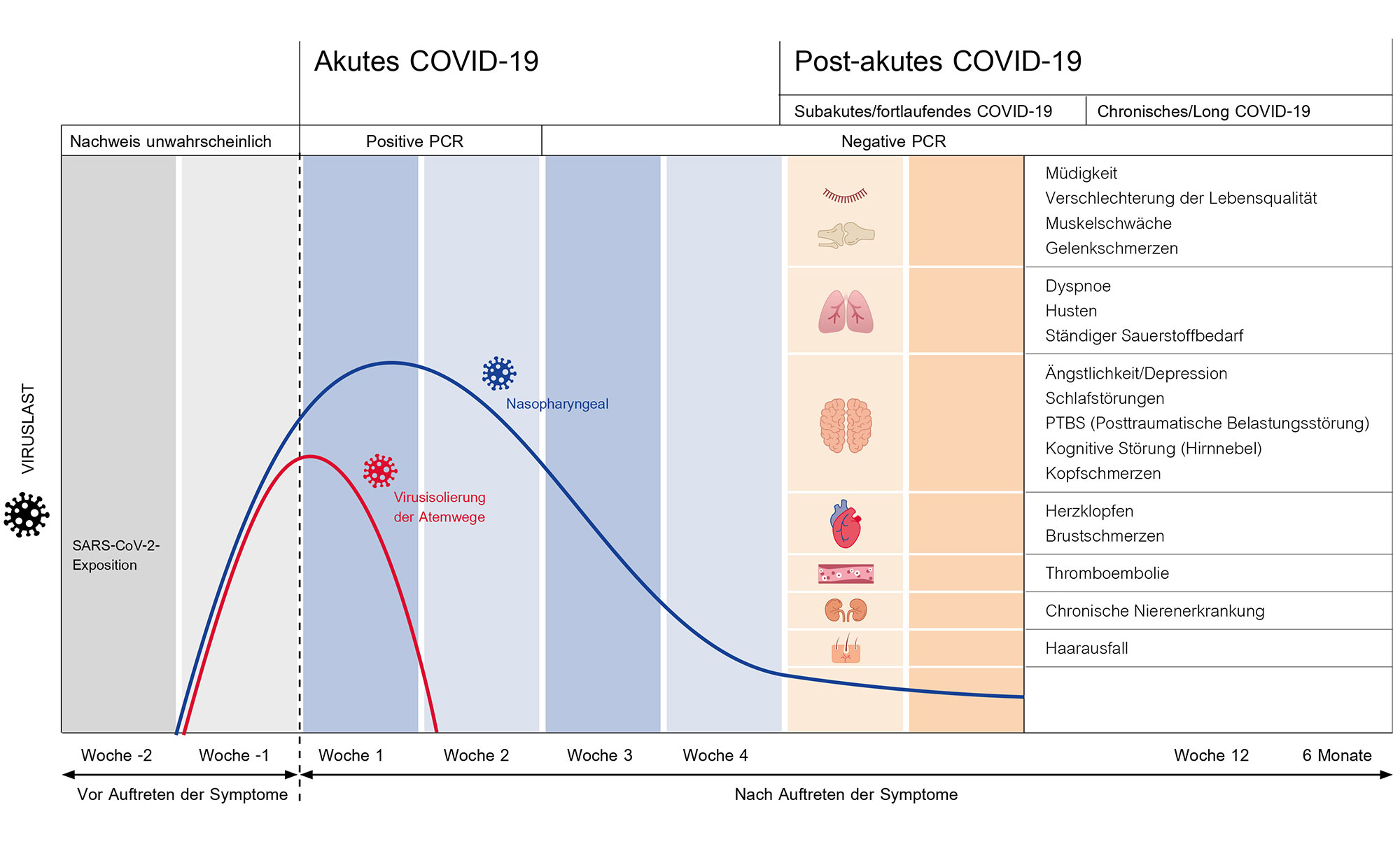
Zeitverlauf einer COVID-19 Infektion (Quelle nocovid_pcs.pdf (nocovid-europe.eu)
Nicht nur die oberen Atemwege werden in dieser Zeit von den Viren massiv angegriffen. Die unteren Atemwege, unsere Lunge selbst, wird von der Erkrankung teils stark beeinträchtigt. Bekannte Folge: Die Lungenfunktion verschlechtert sich. Dies zeigt sich für die Patient:innen in ihrer Kurzatmigkeit oder sogar Atemnot unter Belastung bzw. mittels Pulsoximeter oft auch in einer reduzierten Sauerstoffsättigung, sogar in Ruhe-Situationen. Viele, gerade ältere Patient:innen müssen sogar ins Krankenhaus.
Laut der aktuellen S1-Leitlinie besteht der erste Schritt bei entsprechend intensivpflichtigen Patient:innen in der Beatmung oder bedarfsgerechten Sauerstoffversorgung.5 Eine solche Leitlinie wird von einer Expert:innen-Kommision in Zusammenarbeit mit Fachgesellschaften und Organisationen erarbeitet, um eine gemeinsame Handlungsempfehlung abzuleiten. Die Abgrenzung zu einer S2- oder S3-Leitlinie besteht darin, dass der Konsens in einem eher informellen Verfahren gefunden wird, etwa weil eine Krankheit neu aufgetreten und noch kein systematisch erarbeiteter Behandlungsansatz existiert.
Doch noch während des Krankenhausaufenthaltes gilt auch hier, Patient:innen mit einer gezielten Kombination von Training und Therapien eine Unterstützung bei der Stärkung der Atemmuskulatur und der Befreiung der Atemwege zu geben. Mit einer COVID19 Erkrankung geht auch häufig eine gestörte Zwerchfellatmung (Bauchatmung) einher, die entsprechend trainiert werden muss.

Mit einer COVID19 Erkrankung geht auch häufig eine gestörte Zwerchfellatmung (Bauchatmung) einher, die entsprechend trainiert werden muss. © Shutterstock / Kotin
Unter anderem haben sich Ansätze des seit Jahrzehnten bewährten Respiratory Muscle Training (RMT) (deutsch: Atemmuskeltrainer) als hilfreich erwiesen, um den Wiederaufbau der Atemhilfsmuskulatur zu unterstützen. Zum Konzept gehören Methoden wie die Lippenbremse, die Zwerchfellatmung oder leichtes Konditionstraining – bei Bedarf begleitet von unterstützenden Techniken, die das Abhusten von Schleim erleichtern sollen. Eine Studie mit knapp 80 Corona-Patient:innen, die ein sechswöchiges Programm mit Elementen von Atemtraining und -therapie durchliefen, zeigte ein deutliches Ergebnis: Die Verdreifachung des FVC-Wertes, ein Indikator zur Messung des Lungenvolumens. Während zudem bei Beginn der Studie 35 % der Proband:innen über Probleme mit dem Abhusten berichteten, konnte dieser Wert auf 5 % reduziert werden; von ursprünglich 50 % der Studienteilnehmer:innen hatten am Ende nur noch 15 % über Atemnot geklagt.6
Wie lässt sich Long-COVID und Post-COVID am besten vermeiden?
Eine Studie mit knapp einer Million doppelt-geimpfter Proband:innen im Vereinigten Königreich zeigte: Die Wahrscheinlichkeit, länger als 28 Tage lang unter den typischen Symptomen einer Coronavirus-Infektion zu leiden, sank durch die Impfung um 49 %.7
Auch von inspiratorischem Muskeltraining (IMT) unter Einsatz von Atemtrainings- und -therapiegeräten profitieren Patient:innen von Long-COVID und Post-COVID: Das Atmen gegen einen Widerstand stärkt die Ein- und Ausatemmuskulatur, die durch eine COVID19 Erkrankung oft stark geschwächt ist und die es gilt, wieder zu stärken und zu trainieren. So konnten in einer Studie unter 42 Proband:innen deutlich verbesserte Lungenfunktionswerte und eine Reduktion der Atemprobleme beobachtet werden, während die Kontrollgruppe ohne IMT diese Effekte nicht zeigte.8
Speziell für solche Einsätze wurde das RC-FIT® CLASSIC entwickelt. Es ist zum Training und der Therapie der Atemwege designt und bedient sich unter anderem der Methode des IMT. Dabei wird mithilfe einer Vibrationsplatte ein variabler Widerstand aufgebaut, der die Einatemhilfsmuskulatur trainiert.Gerade beim Leitsymptom Fatigue hat sich ein sanftes Ausdauertraining bewährt, um zur normalen Leistungsfähigkeit zurückzukehren. Das RC-FIT® CLASSIC kann hierbei optimal unterstützen.
RC-FIT® CLASSIC
3-in-1 für Training, Therapie und Entspannung – zur Prävention, Rehabilitation und Leistungsverbesserung
Einzigartiges, oszillierendes Atemphysiotherapiegerät (O-PEP) und oszillierender Atemmuskeltrainer (O-IMT) in einem. Die meditativen Töne bei der Ein- und Ausatmung geben ein Feedback zur Anwendung und können beruhigend sowie stresslindernd wirken.
Das RC-FIT® CLASSIC kombiniert die bewährten Ansätze des IMT und der Oszillation. Durch die sanften Vibrationen hilft es dabei, Schleim abzuhusten und die Atemwege zu befreien. Aufgrund des Widerstands wird die Atemhilfsmuskulatur trainiert und die Atemfrequenz reduziert, was einen beruhigenden Effekt auf Atmung und Psyche hat.
Das RC-FIT® CLASSIC ist eine wertvolle Unterstützung bei der Rehabilitation und dem Training der Atemwege. Es kombiniert lang erprobte und durch Studien und Leitlinien belegte Therapiekonzepte und hilft Patient:innen, allmählich wieder durchzuatmen.
Ergänzend zur RMT und IMT finden auch die Oszillationen eine Erwähnung in der Therapieleitlinie – gerade, wenn es um die Reduktion von Schleim und die Erleichterung des Abhustens ging (OPEP = Oscillating Positive Expiratory Pressure). Besonders mit Lungenerkrankungen vorbelastete Patient:innen konnten die Verschleimung mithilfe von Oszillationen besser in den Griff bekommen.9 Auch hier kann das RC-FIT® CLASSIC unterstützen, das durch Vibrationen eine oszillierende Wirkung in den Atemwegen auslöst. Oszillationen haben dabei einen ähnlichen Effekt wie das Rütteln einer gläsernen Ketchup-Flasche: Die Vibration „schüttelt“ das Sekret von der Gefäßwand ab und transportiert es in Richtung der zentralen Atemwege – von wo aus es abgehustet werden kann.
Die Beobachtungen zeigen deutlich, welch wichtige Rolle IMT, OPEP und Co. in der Behandlung von Long-COVID und Post-COVID spielen:
- Oszillationen lösen das Sekret in den Atemwegen
- Die Atemwege werden offen gehalten, was die Belüftung der Lunge verbessert
- Die Atemhilfsmuskulatur wird trainiert
- Die Atemnot kann reduziert werden, was beruhigend auf das Nervensystem wirkt
Gerade für Long- oder Post-COVID-Patient:innen sind diese Effekte zentral, wenn es um die Behandlung der (andauernden) Beschwerden geht. Das Produkt RC-FIT® CLASSIC kombiniert die Vorteile von IMT und Oszillationen – es hilft, die Atemwege von Schleim zu befreien und durch einen variablen Widerstand die Atemhilfsmuskulatur zu trainieren. Es ist daher eine optimale Unterstützung für die Rehabilitation der Lunge – sei es unter Anleitung von medizinischem Fachpersonal oder zu Hause. Das RC-FIT® CLASSIC ist einfach in der Anwendung und für eine Vielzahl von Indikationen oder Situationen einsetzbar.
Quellen:
1 Ayoubkhani, D., Pawelek, P. & Gaughan, C. (2021). Technical article: Updated estimates of the prevalence of post-acute symptoms among people with coronavirus (COVID-19) in the UK: 26 April 2020 to 1 August 2021. Office for National Statistics.
2 Deutsche Atemwegsliga e.V., 2021: S1-Leitlinie Post-COVID/Long-COVID. Abgerufen über https://www.atemwegsliga.de/aktuell/s1-leitlinie-post-vovid-long-COVID.html am 03.02.2022
3 MEDICLIN Kraichgau-Klinik, 2022: Krankheitsbild: Fatigue Syndrom. Abgerufen über https://www.kraichgau-klinik.de/fachbereiche-krankheitsbilder/onkologie/fatigue-syndrom/#was-ist-das-fatigue-syndrom am 06.05.2022
4 Infektionsschutz.de, 2022: Long COVID: Langzeitfolgen von COVID-19. Abgerufen über https://www.infektionsschutz.de/coronavirus/basisinformationen/long-covid-langzeitfolgen-von-covid-19/ am 09.05.2022
5 Koczulla, A. R., Ankermann, T., Behrends, U., Berlit, P., Böing, S., Brinkmann, F., … & Zwick, R. H. (2021). S1-Leitlinie Post-COVID/Long-COVID. Pneumologie, 75(11), 869–900.
6 Kołodziej, M., Wyszyńska, J. & Bal-Bocheńska, M. (2021). COVID-19: A New Challenge for Pulmonary Rehabilitation? Journal of clinical medicine, 10(15), 3361. https://doi.org/10.3390/jcm10153361
7 Antonelli, M., Penfold, R. S., Merino, J., Sudre, C. H., Molteni, E., Berry, S., … & Steves, C. J. (2022). Risk factors and disease profile of post-vaccination SARS-CoV-2 infection in UK users of the COVID Symptom Study app: a prospective, community-based, nested, case-control study. The Lancet Infectious Diseases, 22(1), 43–55.
8 Abodonya, A. M., Abdelbasset, W. K., Awad, E. A., Elalfy, I. E., Salem, H. A. & Elsayed, S. H. (2021). Inspiratory muscle training for recovered COVID-19 patients after weaning from mechanical ventilation: A pilot control clinical study. Medicine, 100(13).
9 Suggett, J. & Kushnarev, V. (2021). Oscillating Positive Expiratory Pressure (OPEP) Devices and Airway Clearance Therapy in the COVID-19 Patient Care Pathway: A Review of Where There May Be Clinical Value. TP117. TP117 COVID-19 PATHOPHYSIOLOGY AND MODELLING, A4477-A4477.
Weitere:
• Physio Assist, 2021: Post-/Long-COVID Leitline – Schwerpunkt Lunge Webinar 27.10.21 – PhysioAssist. YouTube. Abgerufen über https://www.youtube.com/watch?v=Y0JjVEr3FEw am 02.02.2022
• Better Breathing, 2022: REHABILITATION After COVID-19. Abgerufen über https://betterbreathing.ie/rehabilitation-after-COVID-19/ am 28.01.2022
• Foto: SB Arts Media / istock.com